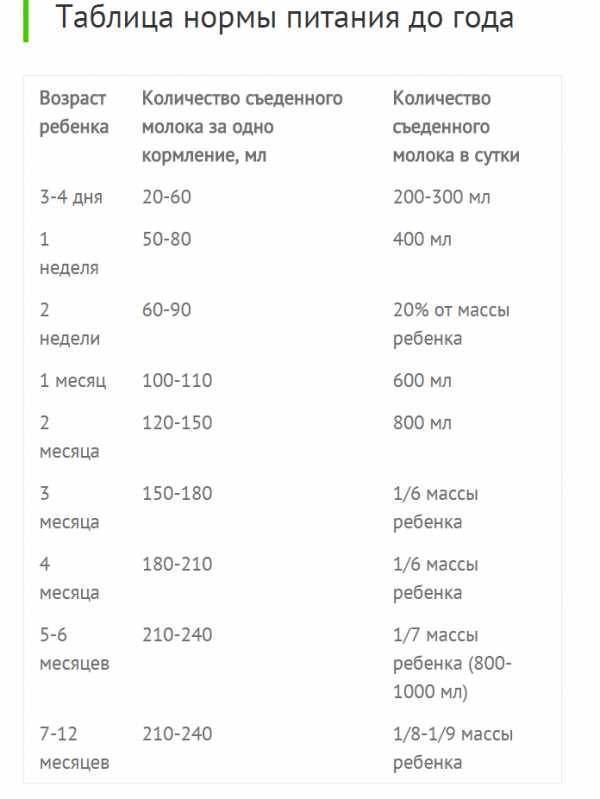
Что такое вазомоторный ринит и чем он отличается от обычного насморка
Вазомоторный ринит — это разновидность хронического насморка, характеризующаяся нарушением тонуса сосудов слизистой оболочки носа. В отличие от острого ринита, вазомоторный ринит имеет хроническое течение и не связан с инфекцией.
Основные отличия вазомоторного ринита от обычного насморка:
- Хроническое течение (длится более 3 месяцев)
- Отсутствие явной связи с инфекцией или аллергией
- Периодическое усиление и ослабление симптомов
- Нарушение носового дыхания преобладает над выделениями из носа
- Характерно чередование заложенности то одной, то другой половины носа
Основные симптомы и проявления вазомоторного ринита
Вазомоторный ринит проявляется следующими симптомами:
- Заложенность носа, затруднение носового дыхания
- Выделения из носа слизистого характера
- Чихание, зуд в носу
- Головная боль, снижение обоняния
- Першение и дискомфорт в горле из-за стекания слизи по задней стенке глотки
Характерной особенностью является чередование заложенности правой и левой половины носа. Симптомы могут усиливаться при резкой смене температуры, влажности, при стрессе.
Причины развития вазомоторного ринита
Основными причинами развития вазомоторного ринита являются:
- Нарушение вегетативной регуляции тонуса сосудов слизистой носа
- Гормональные нарушения (гипотиреоз, беременность)
- Искривление носовой перегородки
- Хронические воспалительные заболевания носа и околоносовых пазух
- Длительное применение сосудосуживающих капель
- Профессиональные вредности (работа в запыленных помещениях)
Нередко вазомоторный ринит развивается как осложнение недолеченного острого ринита. Важную роль играют анатомические особенности строения носа.
Диагностика вазомоторного ринита
Для диагностики вазомоторного ринита проводят следующие исследования:

- Осмотр ЛОР-врача, риноскопия
- Эндоскопическое исследование полости носа
- Рентгенография или КТ околоносовых пазух
- Аллергологическое обследование для исключения аллергической природы ринита
- Цитологическое исследование отделяемого из носа
Важным диагностическим критерием является проба с сосудосуживающими каплями — если после их применения носовое дыхание улучшается, это подтверждает диагноз вазомоторного ринита.
Консервативные методы лечения вазомоторного ринита
Лечение вазомоторного ринита обычно начинают с консервативных методов:
- Промывание носа солевыми растворами
- Применение топических глюкокортикостероидов в виде спреев (мометазон, флутиказон)
- Антигистаминные препараты
- Вегетотропные средства для нормализации вегетативной регуляции
- Физиотерапевтические процедуры (лазеротерапия, УВЧ)
Важно исключить применение сосудосуживающих капель, которые дают только временное облегчение и усугубляют проблему. Лечение должно быть длительным и комплексным.
Хирургические методы лечения вазомоторного ринита
При неэффективности консервативной терапии применяют хирургические методы лечения:

- Лазерная вазотомия нижних носовых раковин
- Подслизистая радиоволновая деструкция нижних носовых раковин
- Ультразвуковая дезинтеграция нижних носовых раковин
- Латеропексия (смещение) нижних носовых раковин
- Септопластика при искривлении носовой перегородки
Хирургическое лечение позволяет уменьшить объем нижних носовых раковин и нормализовать носовое дыхание. Однако оно эффективно только при правильном определении показаний.
Можно ли вылечить вазомоторный ринит полностью
Полное излечение вазомоторного ринита возможно далеко не всегда. В большинстве случаев удается добиться стойкой ремиссии и значительного улучшения состояния пациента. Для этого необходимо:
- Своевременное обращение к врачу при появлении симптомов
- Комплексное лечение под наблюдением ЛОР-врача
- Коррекция анатомических дефектов носа при их наличии
- Устранение провоцирующих факторов (аллергенов, профвредностей)
- Регулярное проведение профилактических курсов лечения
При правильном подходе большинство пациентов отмечает существенное улучшение качества жизни и длительные периоды ремиссии. Однако важно помнить, что вазомоторный ринит имеет склонность к рецидивам.

Профилактика вазомоторного ринита
Для профилактики развития и обострений вазомоторного ринита рекомендуется:
- Своевременное и правильное лечение острых ринитов
- Отказ от длительного применения сосудосуживающих капель
- Ограничение контакта с аллергенами и раздражающими веществами
- Коррекция искривления носовой перегородки
- Закаливание, укрепление иммунитета
- Отказ от курения
- Регулярные осмотры ЛОР-врача
При появлении первых признаков вазомоторного ринита важно своевременно обратиться к специалисту. Раннее начало лечения позволяет добиться наилучших результатов и предотвратить развитие осложнений.